Китайские врачи впервые в истории вылечили пациента с сахарным диабетом II типа.
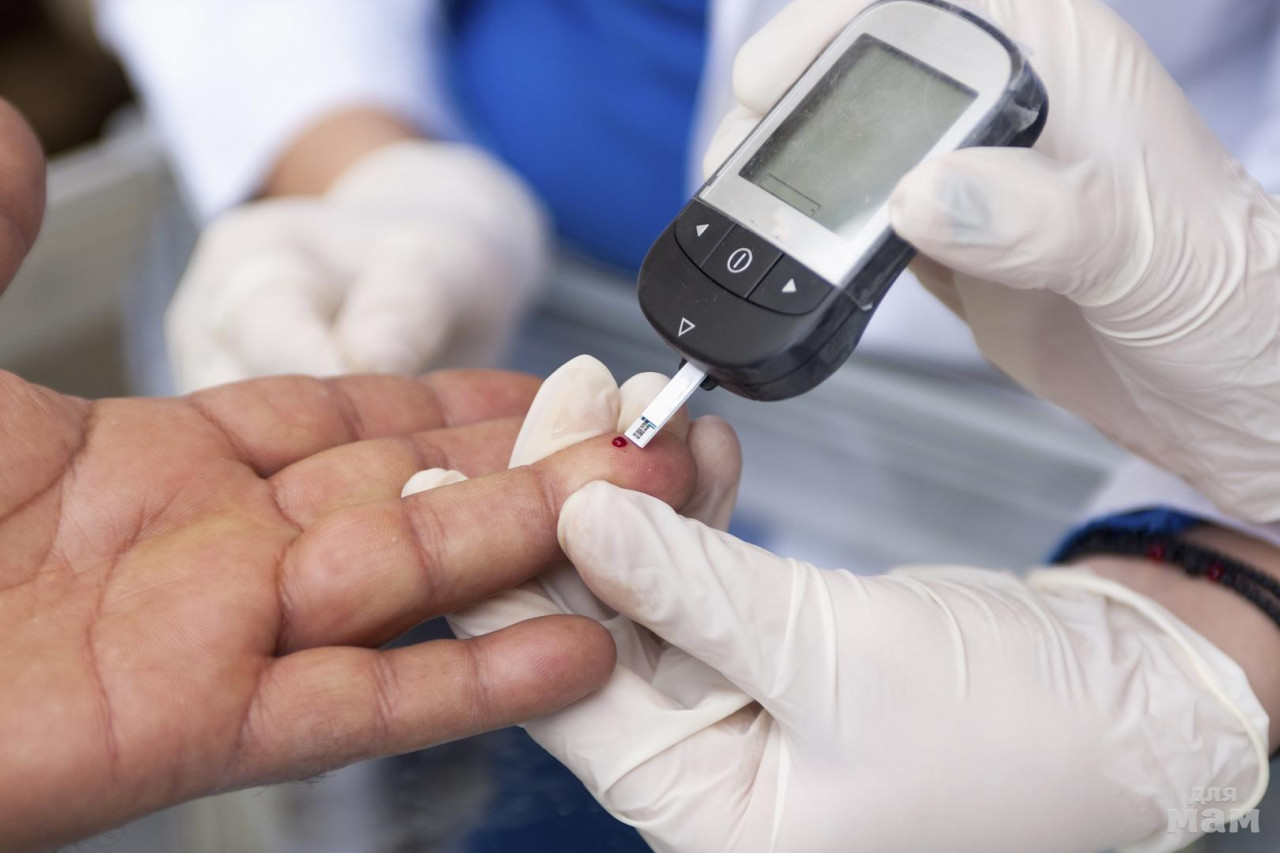
Мужчина на протяжении 25 лет страдал от диабета и не мог жить без ежедневных инъекций инсулина. У него был высокий риск смертельных осложнений.
Чтобы ему помочь, учёные модифицировали его стволовые клетки поджелудочной железы и провели трансплантацию. После операции организм мужчины сам стал вырабатывать инсулин.
Сейчас он не принимает лекарства уже 33 месяца.
Китайцы совершили переворот в медицине?
Мужчине пересадили созданные в лаборатории клетки поджелудочной железы, которые производят инсулин и контролируют уровень сахара в крови. Использовали стволовые клетки самого мужчины. Под действием специального химического коктейля из стволовых клеток вырастили здоровые клетки поджелудочной железы - органа, который, помимо других функций, вырабатывает инсулин (c его помощью наш организм регулирует количество сахара в крови).
Новые имплантированные клетки поджелудочной железы (бета-клетки островков Лангерганса) 59-летний мужчина получил в количестве 1,2 миллиона. Это привело к тому, что поджелудочная железа, которая практических вышла из строя, заработала. По крайней мере, на горизонте в 1 год и 3 месяца заметны значительные улучшения.
Исследователи предполагают, что, имплантируя такие клетки, можно будет восстановить в поджелудочной железе способность вырабатывать собственный инсулин и у других людей с диабетом.
"Хотя эти клетки напоминают здоровые клетки поджелудочной железы самого человека (один фенотип), но они, все же, отличаются. Поэтому приживаются не у всех. И даже если приживаются, то эффекта недостаточно для того, чтобы совсем отказаться от лечения инсулином. Польза безусловно, есть: нужны уже меньшие дозы внешнего инсулина. Плюс, налаживается более плавная динамика выработки инсулина внутри организма. Но это нельзя назвать излечением", - считает российский иммунолог, кандидат медицинских наук, генеральный директор контрактно – исследовательской компании Николай Крючков.
"Если говорить о людях с диабетом первого типа (им такая технология была бы особенно нужна), то у них организм начинает распознавать эти «лечебные» клетки, как чужеродные, и постепенно начинает их уничтожать. И побороть такую реакцию, как правило, не удается.
Когда мы используем такие клеточные технологии, возникает риск туморогенеза, то есть риск перерождения в опухоли. И этот побочный эффект уже неоднократно подтверждался.
Пока это самая начальная часть исследования, нам показали как технология работает на человеке. Проверили, что такое лечение возможно, что есть, краткосрочные и среднесрочные эффекты. Это важно. Но можно ли назвать это излечением от диабета? Пока сомнительно", - говорит Николай Крючков. - "Нужен более длительный период наблюдения. А самое интересное, нужно посмотреть, подойдет ли это людям с диабетом первого типа. В любом случае, даже если у пациентов с запущенным диабетом второго типа будет значимый эффект, то уже прогресс для медицины".

КАК СКОРО ТЕХНОЛОГИЯ УЙДЕТ В МАССЫ?
"Инъекция инсулина – это доступный (в этом его преимущество), но не самый физиологически подходящий способ лечения", - отмечает эксперт. "Организм все равно страдает от такой терапии. Так что новая технология может потенциально снизить риски инвалидизации: поражений зрения, нервной системы, сосудов, почек, сердца.
И еще один нюанс: это очень дорогая технология, в мире этим направлением занимаются, буквально, несколько групп ученых.
Но если будет показана эффективность метода, то впоследствии технология будет совершенствоваться, а производств удешевляться. Пройдет лет десять, прежде чем появится возможность применять технологию пусть не массово, но в отдельных медицинских центрах".
иммунологом, кандидатом медицинских наук, генеральным директором контрактно – исследовательской компании Николаем Крючковым.
По материалам South China Morning Post, WWW.KP.RU
Другие посты автора в сообществах
- ⚡️Бесплатное экспресс-тестирование на COVID-19 в школах — в вопросах и ответах. 30
- В Госдуму направлен законопроект о запрете вегетарианства и сыроедения для детей до 18 лет. 19
- В столичном метро пообещали до конца 2021 года запустить Face Pay для пассажиров. 16
- Найди снежного барса! Нашли? 16
- Виски может спровоцировать у мужчин бесплодие. 14

Комментарии